予防方法・検診について
子宮頸がんの予防方法
定期的な検診を受けること、ワクチンを受けることが大切です
子宮頸がんは以下の特徴があるため、定期的な検診でがんになる前に発見することができます。
- 原因がヒト・パピローマウイルス(HPV)の長期の(持続)感染であることがわかっています。
- HPVに感染しているかどうか、HPV検査でわかります。
- HPV感染からがんに進行するまでに、平均10年以上の期間を要し、その間に前がん状態(異形成)が存在します。
- 前がん状態(異形成)は検査で発見可能で、簡単な治療でほぼ100%完治します。
- HPVワクチンが日本でも発売されました。
推奨する検査方法
-
20歳代前半まで
細胞診(性交渉を経験してから3年以上たっている人)
-
20歳代後半以上
細胞診とHPV検査(但し、20歳代ではHPVが陽性でも、実際には異常がないことがしばしばあります)
医療機関に行って定期的な検診を受けるのが望ましいのですが、行くことができない時は、子宮頸がんセルフチェック(自己採取によるHPV検査)を利用するのも子宮頸がんの予防には有効です。

子宮頸がん検診について
子宮頸がん検診は20歳以上の女性であれば誰でも受けられます。
あなたに一番合った検診方法をチェックしてみましょう!
子宮頸がん検診の検査法には細胞診とHPV検査があります。どちらの検査法も子宮頸部の細胞を採取して検査します。
細胞診は従来から検診に使われていた検査ですが、HPV検査は最近実施されるようになった新しい検査法です。
子宮頸がんの検査方法
細胞診
細胞診は「がんを疑うような異常な細胞がないかどうか」を調べる検査です。
- 採取した細胞を色素で染色し、異常がないかどうか顕微鏡で観察する方法です。
- がんの前段階である異形成は、病変を発見できないこともあります。
- 検査結果は日母分類と呼ばれるクラス分類に従い判定され、クラスIIIa以上の場合は精密検査を行います。
| クラス分類 | |
|---|---|
| クラスⅠ | 正常である |
| クラスⅡ | 異常細胞を認めるが良性である |
| クラスⅢa | 軽度~中等度異形成を想定する |
| クラスⅢb | 高度異形成を想定する |
| クラスⅣ | 上皮内がんを想定する |
| クラスⅤ | 浸潤がん(微小浸潤がん)を想定する |
| ベセスダシステム | 日母分類 | ||
|---|---|---|---|
| 細胞診検査結果(※1) | 略語など(※2) | 推定診断(※3) | クラス |
| 陰性 | NILM | 非腫瘍性病変 炎症 |
I / II |
| 意義不明異型扁平上皮 | ASC-US | LSIL疑い | II / IIIa |
| 高度病変を除外できない異型扁平上皮 | ASC-H | HSIL疑い | III / IIIb |
| 軽度扁平上皮内病変 | LSIL | HPV感染 軽度異形成 |
IIIa |
| 高度扁平上皮内病変 | HSIL | 中等度異形成 高度異形成 上皮内がん |
IIIa IIIb IV |
| 扁平上皮がん | SCC | 扁平上皮癌(微小浸潤含む) | V |
| 異型腺細胞 | AGC | 腺異形成 腺系病変疑い |
III |
| 上皮内腺がん | AIS | 上皮内腺がん | IV |
| 腺がん | Adenocarcinoma | 腺がん | V |
| その他の悪性腫瘍 | Other | その他のがん | V |
1. 純粋な検査結果です。
2. 略語などは、カルテに書き込まれたり、検査結果の表示等に使用されます。
3. 左記の検査結果だった場合に推定される診断です。
現在新しい判定システム、べセスタシステムへの移行中であり、お住まいの地区により判定方法が異なる場合があります。
HPV検査
HPV検査は「子宮頸がんの原因ウイルスに感染していないかどうか」を調べる検査です(30歳以上では10人に1人の割合で感染)
- 採取した細胞にHPVが感染していないかどうか調べる検査です。
- 検査結果は陽性(+:感染あり)または陰性(-:感染なし)と報告されます。
- 現在異常がなくても、将来的に異形成やがんになる危険性があるかどうか判ります。
子宮頸がん検診は
細胞診とHPV検査の併用をお勧めします
細胞診とHPV検査を併用することで、病変の発見率がほぼ100%になり、また将来がんになるリスクがあるかどうか知ることができます。アメリカの産婦人科学会のガイドラインでは30歳以上に細胞診とHPV検査の併用検診が推奨されています。
その結果、細胞診、HPV検査の両方が陰性の場合は、次回の検診は3年後でよいとされています。
子宮頸がん検診の種類
検診の種類と負担費用
-
住民検診
地方自治体(市区町村)が住民を対象に実施している公的検診です。自治体が費用を一部負担してくれることが多いため、比較的安価で検診を受けることができます。 受診方法はお住まいの市区町村に問い合わせてみましょう。
-
自費検診
病院や健診センターなどで検診を受診することができます。受診する施設や日程などを自由に選ぶことができますが、保険適用外のため費用は全額自己負担になります。また、婦人科ドッグなどの中に子宮頸がん検診が含まれている場合もあります。
-
職場検診
企業が従業員やその配偶者を対象に実施している検診です。企業の健保組合が費用を一部負担していることが多いため、比較的安価で検診を受けることができます。 検診の対象者や検診内容(婦人科検診がない場合も)は企業によって異なります。健保組合によっては主婦検診として下の「自己採取検診」を実施しているところもあります。
子宮頸がんワクチンに関するQ&A
- HPVワクチンとはどんなものですか?
-
子宮頸がん予防ワクチン(HPVワクチン)は子宮頸がんの原因ウイルスであるHPVを人工的に作ったものを接種して、免疫を誘導することで、ウイルス感染を防ぐことにより子宮頸がんを予防するワクチンです。子宮頸がんの原因として最も多いHPV16型と18型とよばれるウイルスの殻の粒子を接種します。日本では子宮頸がん全体の60~70%がこの2つの型のHPVにより引き起こされています。このワクチンは感染性が全くありませんので極めて安全なワクチンです。
子宮頸がん予防ワクチンはアメリカをはじめ世界の100ヵ国以上で承認され、多くの女性が接種しています。 - 子宮がん検診で異形成と言われました。子宮頸がんワクチンで治りますか?
-
子宮頸がんワクチンは子宮頸がんの原因となるHPVの感染を予防するためのものです。
残念ながらワクチンではHPVに感染して異形成になった人を治療することはできません。 - 子宮頸がんワクチン接種すれば子宮がん検診に行かなくて良いの?
-
検診には必ず行ってください。このワクチンは最も高頻度に検出されるHPV16型と18型の感染を予防するものなので、全ての子宮頸がんは予防できません。つまり、ワクチンが全ての女性に接種をされても子宮頸がん検診が必要なくなることはありません。
(日本の、特に20代の子宮頸がんはHPV16型と18型が約9割を占めるため効果があるといわれています)
WHO(世界保健機構)や子宮頸がんワクチン承認国の勧告では、子宮がん検診はこれまでどおり継続すべきと強調しています。 - 子宮頸がんワクチンを接種したいですけど、病院で受けられますか?
-
接種可能です。ワクチンは2種類ありますので、接種できる病院は各メーカーのHPを御覧下さい。
グラクソ・スミスクライン株式会社
MSD株式会社 - 子宮頸がんワクチンには推奨年齢があると聞きましたが、何才が最も適しているのですか?
-
性交開始年齢前の女子が最も効果的です。各国の優先対象年齢を調べますとオーストラリア12~13才、アメリカ11~12才、イギリス12~13才、フランス14才になっています。
関係学会では最優先が12~14才。15~45才までは接種をしても効果があるとしています。
産婦人科学会・小児科学会・婦人科腫瘍学会の共同声明
HPVワクチン(子宮頸がん予防ワクチン)接種の早期の勧奨再開を強く求める声明 - 子どもに打たせるワクチンには抵抗があります。安全ですか?
- 2021年11月厚生労働省専門部会でHPVワクチンの安全性が確認されました。つまり、副反応と言われた症状とワクチンとの間に因果関係はなかった、副反応は極めて稀、と結論を出しました。WHO(世界保健機構)や日本産科婦人科学会や市民団体など国内外からHPVワクチン接種の安全性と必要性を訴えて実現されました。 HPVワクチンに限らず接種後に何らかの症状が出ることがあります。国は全国の自治体に相談・支援窓口を整備し対応に当たっています。 それでも「漠然」と不安を感じる方も少なくないと思います。婦人科などの専門医らによく相談し接種を検討してください。勧奨が止まっていた世代(平成9年度生まれ~平成17年度生まれの9学年)には救済策がきまり、今後3年間(2022年4月より)は無料で接種できる事になっています。詳しくはお住まいの市区町村にお問い合わせ下さい。
- HPVに感染していなかったら接種しても効果がありますか?
- HPVが陽性でも陰性でも接種の効果は変わりません。陽性の場合でも免疫によってHPVが排除されたあと、次のHPV感染に対して予防効果があります。
子宮頸がん検診を受けてみよう
子宮頸がん検診は20歳以上からの女性の権利です。
「義務」ではなく、あなたの健康を守る「権利」の子宮がん検診。健康保険別の検診方法をチェックしてみましょう。

検診方法
国民健康保険
自治体によっては受診券が届く場合があるようですが、分からない方は住民票のある自治体の保健所/センターへ電話して聞いてみましょう。
「子宮がん検診について聞きたいのですが」と言えば担当部署へ取り次いでくれるでしょう。
インターネットタウンページ http://itp.ne.jp/
残念ながら検診開始年齢を従来の30才から20才まで引き下げた時(2004年)に受診回数を原則として2年に1回にしたので、問い合わせた年に受診できない可能性があります。
自己負担額は地方自治体により異なり無料のところも多いですが、負担があるところでも2,000円以下となっています。

勤務先の健康保険
勤務先では子宮がん検診を行っていますか?
あなたの会社が加入している健康保険組合に問い合わせてください。健保組合によっては30才以上が対象の場合もあるようですが、厚生労働省のガイドラインでは20才以上を対象とするよう勧めています。
また、オプション(若干の自己負担)で子宮がん検診を受けられる場合がありますので是非、受診してください。
会社で検診を受けられない場合は市区町村の保健所/センターへ問い合わせてみましょう。

パートナー(夫)の健康保険
あなたのパートナー(夫)の勤務先では主婦対象に子宮がん検診を行っていますか?
加入している健康保険組合に問い合わせてください。
受けられない場合は市区町村の保健所/センターへ問い合わせてみましょう。

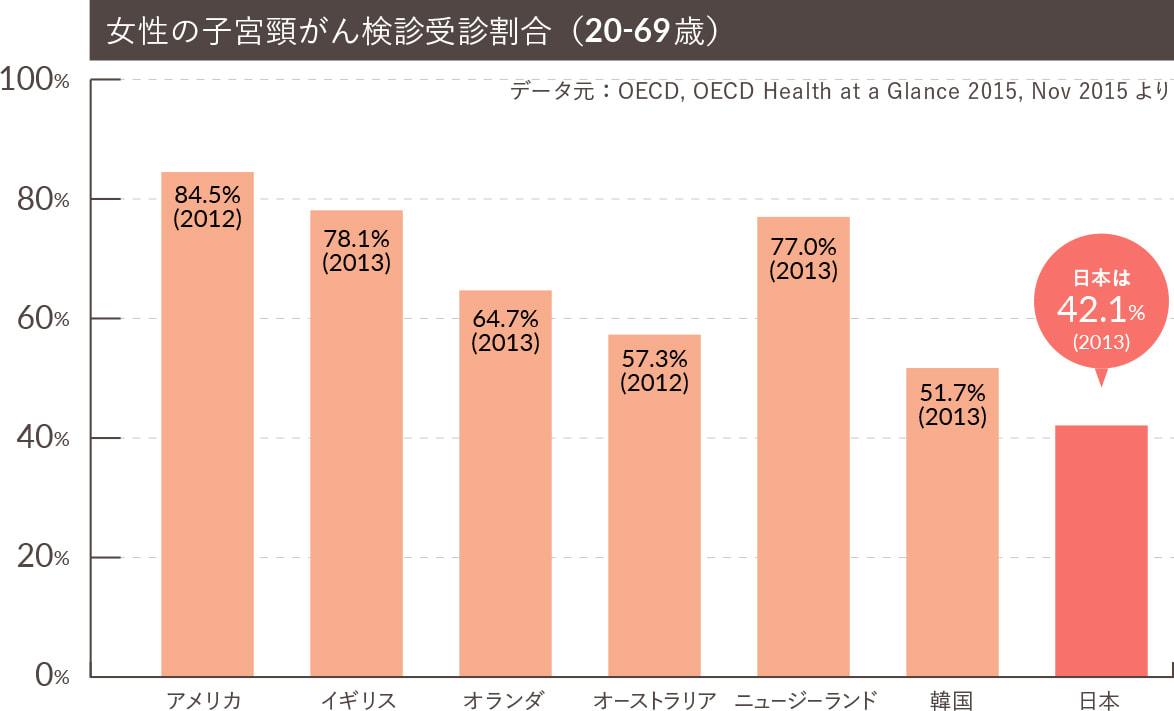
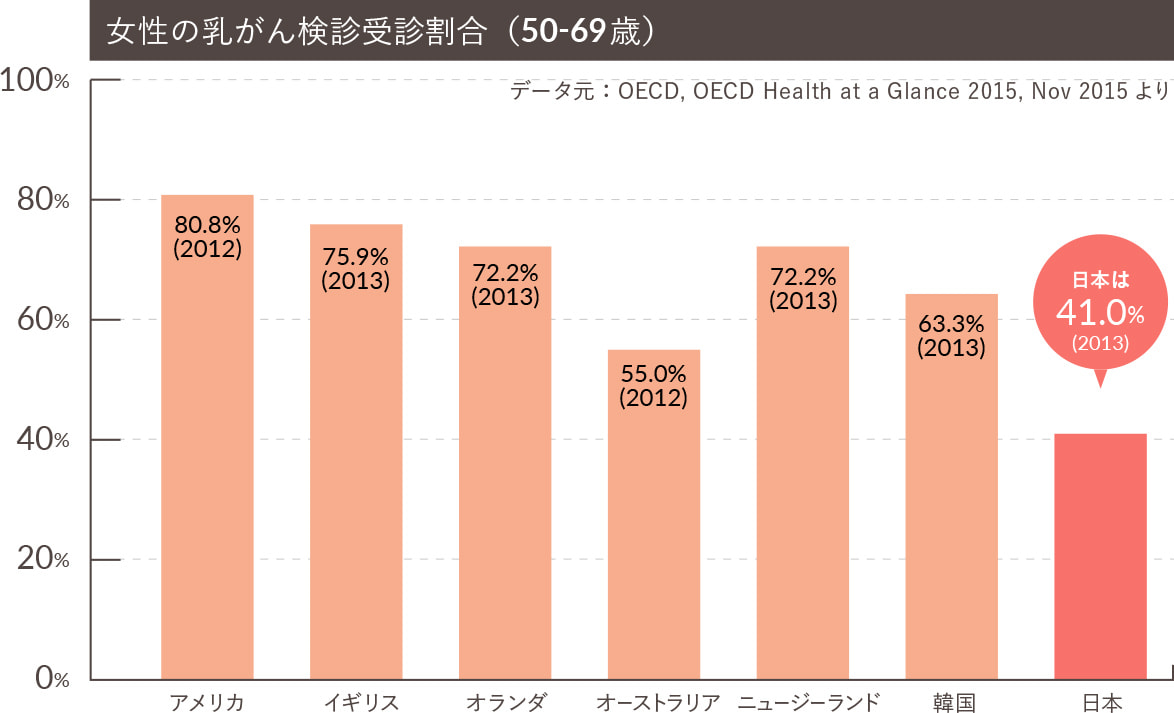
がん検診の国際比較
諸外国では、乳がん検診・子宮頸がん検診は、国策として対策型検診が行われており、高い受診率を維持しています。
一方、アメリカでは任意型検診が主体ですが、子宮頸がん検診・乳がん検診は高い受診率を維持しています。
これら先進国の中で、日本の受診率は40%代と極めて低いのが実情です。
市町村のがん検診
がん検診については、会社等の検診でメタボ検診などと一緒に行われる場合、人間ドック等で行う場合の他、お住まいの市町村で行っています。
特に「胃がん」「子宮頸がん」「肺がん」「乳がん」「大腸がん」の5種類のがん検診については、がん検診の専門家やがん医療の専門家などから構成される「がん検診に関する検討会」において、きちんとした科学的データをもとに、「がん検診の効果」「対象者の範囲」「検査方法」等の検討が行われ、その結果を踏まえて実施されているものです。
| 種類 | 検査項目 | 対象者 | 受診間隔 |
|---|---|---|---|
| 胃がん検診 | 問診及び胃部エックス線検査又は胃内視鏡検査のいずれか | 50歳以上※1 | 2年に1回※2 |
| 子宮頸がん検診 | 問診、視診、子宮頸部の細胞診及び内診 | 20歳以上 | 2年に1回 |
| 肺がん検診 | 問診、胸部エックス線検査及び喀痰細胞診 | 40歳以上 | 年1回 |
| 乳がん検診 | 問診及び乳房エックス線検査(マンモグラフィ) ※視診、触診は推奨しない | 40歳以上 | 2年に1回 |
| 大腸がん検診 | 問診及び便潜血検査 | 40歳以上 | 年1回 |
1 :当分の間、胃部エックス線検査については、40歳以上に対し実施可。
2 :当分の間、胃部エックス線検査については、年1回実施可。
- がん検診については、健康増進法第19条の2に基づく健康増進事業として市町村が実施。
- 厚生労働省においては、「がん予防重点健康教育及びがん検診実施のための指針」(平成20年3月31日厚生労働省健康局長通知)を定め、市町村による科学的根拠に基づくがん検診を推進。
- また、市町村のがん検診事業のさらなる充実強化を図るため、指針に基づく精度管理・事業評価、種類・方法等によるがん検診を実施していない市町村や受診制限を設けている市町村に対し、目標達成のための推進を依頼。(平成22年2月2日 厚生労働省健康局総務課長通知)